CIRUGÍA DE LA VÁLVULA AÓRTICA
 La válvula aórtica es una estructura anatómica que comunica el ventriculo izquierdo y la Aorta. Está constituida por tres cúspides en forma de semiluna, de tal manera que permite el pasaje de sangre desde el ventriculo a la aorta y no de la manera inversa. Existen varias enfermedades que afectan ésta estructura y producen alteraciones anatómicas y/o funcionales de la válvula, ésto es lo que se denomina estenosis o insuficiencia valvular aórtica. Cuando la alteración es lo suficientemente importante, una de las opciones terapéuticas es la sustitución de la válvula nativa por una prótesis.
La válvula aórtica es una estructura anatómica que comunica el ventriculo izquierdo y la Aorta. Está constituida por tres cúspides en forma de semiluna, de tal manera que permite el pasaje de sangre desde el ventriculo a la aorta y no de la manera inversa. Existen varias enfermedades que afectan ésta estructura y producen alteraciones anatómicas y/o funcionales de la válvula, ésto es lo que se denomina estenosis o insuficiencia valvular aórtica. Cuando la alteración es lo suficientemente importante, una de las opciones terapéuticas es la sustitución de la válvula nativa por una prótesis.
Estas pueden ser biológicas o mecánicas, cada una de éstas opciones tiene una indicación precisa que su médico le podrá aclarar, la ventaja que poseen las válvulas biológicas es que para su correcto funcionamiento no es necesario la ingesta de warfarina.
En casos seleccionados, se puede reparar.
La intervención quirúrgica se puede realizar utilizando varias vías de abordaje, dependiendo de las caracteristicas de la enfermedad y de la constitución física del paciente. Esta se realiza con una incision en el esternón en su totalidad (esternotomía total), en el esternón parcialmente (mini-esternotomia) o en un espacio intercostal (para-esternotomia).
El procedimiento se realiza bajo anestesia general, y con la asistencia de una bomba de circulación extracorpórea, ésta realiza la función del corazón y los pulmones durante la cirugía mientras éstos se encuentran detenidos. Luego de finalizada la operación, el corazón y los pulmones retoman su función.
Las principales ventajas de las incisiones pequeñas (mini-invasivas) es que el paciente se recupera mas rapidamente, con estadías de internación mas corta y menos porcentaje de infección en la herida, además de ser un abordaje más estético.
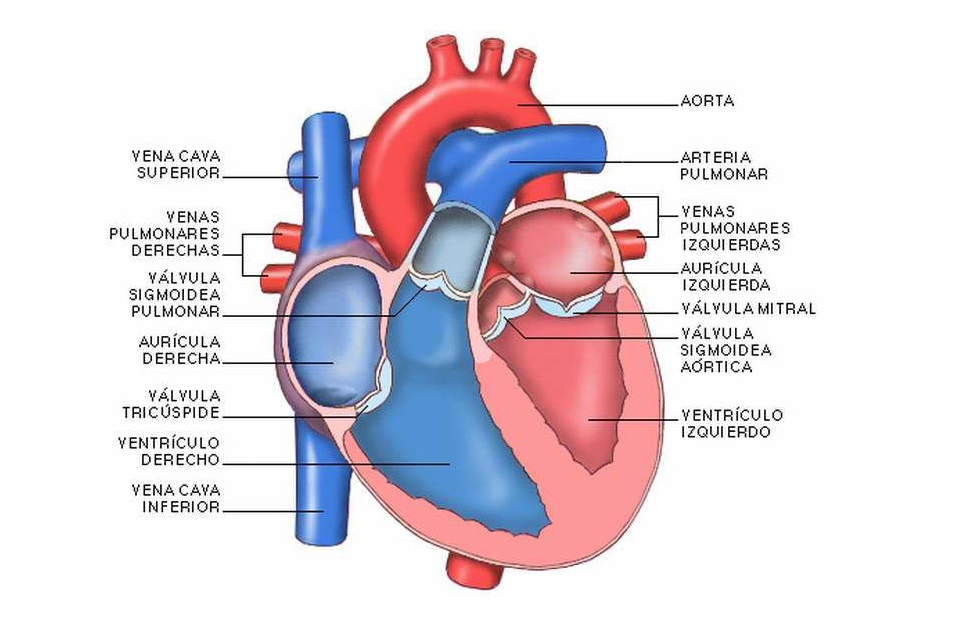
Esquema de un corte transversal del corazón humano con las principales estructuras.
VALVULA MITRAL
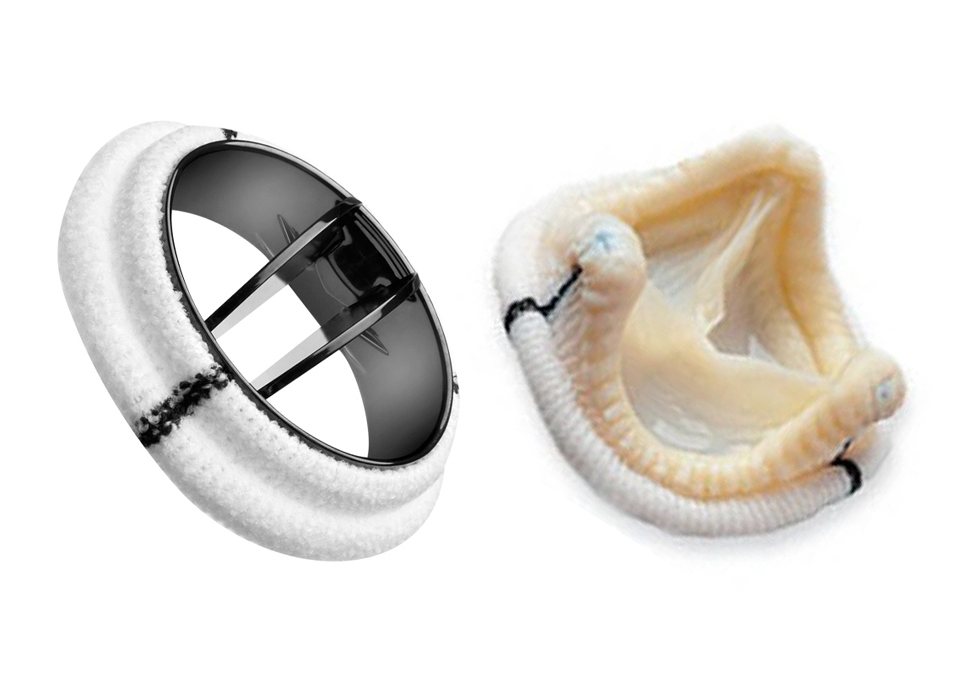 La válvula mitral comunica la aurícula izquierda con el ventriculo izquierdo y permite el pasaje de sangre en ésta dirección. Está formada por dos valvas (una anterior y otra posterior), lo que recuerda a una mitra y de ahí su nombre, cuerdas tendíneas que soportan a las valvas y músculos papilares. Así como la válvula aórtica, hay enfermedades que afectan a la válvula mitral, cuando se produce la lesión, ésta puede originar una insuficiencia y/o una estenosis valvular. Dependiendo de la severidad de la lesión una de las opciones de tratamiento es la cirugía, ésta valvula puede ser sustituida por una prótesis, o puede ser reparada, técnica que aventaja a la sustitución valvular cuando puede ser realizada, por lograrse una mejor calidad de vida para el paciente.
La válvula mitral comunica la aurícula izquierda con el ventriculo izquierdo y permite el pasaje de sangre en ésta dirección. Está formada por dos valvas (una anterior y otra posterior), lo que recuerda a una mitra y de ahí su nombre, cuerdas tendíneas que soportan a las valvas y músculos papilares. Así como la válvula aórtica, hay enfermedades que afectan a la válvula mitral, cuando se produce la lesión, ésta puede originar una insuficiencia y/o una estenosis valvular. Dependiendo de la severidad de la lesión una de las opciones de tratamiento es la cirugía, ésta valvula puede ser sustituida por una prótesis, o puede ser reparada, técnica que aventaja a la sustitución valvular cuando puede ser realizada, por lograrse una mejor calidad de vida para el paciente.
La reparación de la válvula se realiza siempre con el control intraoperatorio de ecografía intraesofágica.
Las vías de abordaje para reparar o sustituir la valvula mitral pueden ser por esternotomía mediana, total o por inciciones mas pequeñas como la toracotomia lateral derecha, en la cual en las mujeres se logra un resultado altamente estético pues la cicatriz queda debajo de la glándula mamaria.
Para lograr éste procedimiento, que se realiza bajo anestesia general, se utiliza la asistencia de la bomba de circulación extracorpórea (ver valvula aórtica)
Protesis mecanica: Están fabricadas con materiales muy nobles lo que permite la máxima durabilidad del producto, la mayoría estan construidas con carbón pirolítico y montadas en un soporte.La ventaja teórica de éstas válvulas es que no sufren destrucción de sus componentes y por consiguiente si no se contaminan con un microorganismo duran toda la vida del paciente. La desventaja es que se debe utilizar una medicación para su funcionamiento correcto que se llama warfarina.
Protesis biologica: Las hay de dos tipos, los homoinjertos son válvulas de donantes humanos que se preparan para su utilización siguiendo parámetros muy estrictos y conservandose en lugares especialmente diseñados para tal fin. Los heteroinjertos , son válvulas que se fabrican a partir de componentes biológicos, en su mayoría corazones porcinos o bobinos y que van montadas en un soporte no biológico. La ventaja es que no se necesita la utilización de la warfarina para su funcionamiento. La desventaja que no duran toda la vida del paciente, tienen una vida útil y ésta depende de muchos factores .
CIRUGIA DE ANEURISMAS COMPLEJOS
Los aneurismas de la aorta torácica son dilataciones de la aorta que favorecen su ruptura.
La aorta torácica comprende la aorta ascendente, el cayado y la aorta descendente. Cuando ocurre dilatación aneurismática, puede afectar uno o varios sectores combinados.
Es así que, una vez detectados, debe analizarse el riesgo que presentan de ruptura.
Para evaluar el riesgo de ruptura se cuantifica el diámetro de la aorta por diversos métodos imagenológicos (TAC, RMN, eco-doppler), se analiza si presenta síntomas o no, y se evalúa la rapidez con que incrementa su diámetro, así como se evalúan factores individuales del paciente (debilidad de los tejidos que favorezca la ruptura a diámetros menores, estado general del paciente, edad, cirugías previas y enfermedades asociadas).
De este análisis surgirá la necesidad o no de actuar sobre su aneurisma, y el momento más adecuado para hacerlo (urgencia o coordinación).
En ocasiones simplemente se requiere un seguimiento evolutivo imagenológico periódico (cada 6 meses ó anual), en ocasiones se requiere una cirugía de coordinación o de urgencia para sustituír el sector de aorta patológica, y en ocasiones se requiere recubrir las paredes internas de la aorta mediante una prótesis o injerto endovascular que prevenga la ruptura del sector patológico de aorta.
Eventualmente puede ser necesario realizar un tratamiento combinado utilizando técnicas quirúrgicas complejas para sustituír determinado sector de la aorta, y “recubrir” mediante una o más prótesis endovasculares otro sector.
En general, cuando el sector patológico incluye la aorta ascendente el tratamiento es por cirugía abierta, cuando el sector patológico está localizado en la aorta descendente el tratamiento tiende a ser más adecuado mediante la utilización de endoprótesis.
Cuando el sector patológico incluye el arco aórtico, ocasionalmente requiere tratamiento mediante sustitución del cayado aórtico por vía convencional (cirugía abierta), y ocasionalmente requiere la actuación combinada (simultánea o diferida) de ambas técnicas (endovascular y convencional).
Así, inicialmente se confeccionan by pass desde la aorta ascendente hasta los vasos del cuello que emergen del cayado aórtico (“debranching”), y luego se recubre el sector patológico del cayado aórtico mediante endoprótesis.
Se trata de técnicas complejas que requieren la actuación coordinada de diversos especialistas (cirujano cardíaco, cirujano vascular, técnico radiólogo), y deben ser realizadas en una sala de operaciones “híbrida”, que cuente con las prestaciones de un block quirúrgico así como de radiología de alta definición.
CIRUGIA DE LOS ANEURISMAS DE AORTA
Se le llama aneurisma de aorta a una dilatación anormal de la aorta. La arteria Aorta nace en la emergencia del ventriculo izquierdo y se extiende hasta su bifurcación en la pelvis. Como toda arteria, la función principal de ésta es transportar sangre con alto contenido en oxígeno y nutrientes para los tejidos.
Dependiendo del lugar donde se encuentre la dilatación, se los puede clasificar en aneurismas de aorta torácica o aneurismas de aorta abdominal.
A su vez los de tórax pueden ser de la aorta ascendente, del cayado o de la aorta descendente de acuerdo a su ubicación anatómica. Existen varios factores de riesgo que aumentan la probabilidad que una persona tenga ésta enfermedad , entre ellos : Hipertensión arterial, tabaquismo y el sindrome de Marfán. Los exámenes donde se puede diagnosticar un aneurisma son la ecocardiografía, la tomografia computada y la resonancia magnética.
En algunas ocaciones, los enfermos que presentan un aneurisma de aorta tienen una complicación grave que motiva la intervención urgente, ésto se llama Sindrome Aórtico Agudo (S.A.A). En ésta situación lo que sucede es que las capas de la aorta se separan y comienza a ingresar sangre entre ellas, provocando una situación de mucha gravedad que debe ser resuelto lo antes posible. El tratamiento depende de muchos factores, entre ellos la edad y situación clínica del paciente, el lugar donde se encuentra el aneurisma y el tamaño del mismo. Hay varias técnicas que se pueden emplear dependiendo del tipo de aneurisma y del lugar donse se localiza.
CIRUGÍA DE REVASCULARIZACIÓN MIOCÁRDICA (BYPASS):
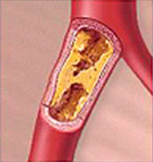 La enfermedad coronaria es la mayor causa de muerte en los países desarrollados y esto implica un alto costo económico y social. La causa de la enfermedad es la acumulación de colesterol en el interior de las arterias coronarias, lo que se llama arterioesclerosis. Esto va disminuyendo la luz de la arteria y el pasaje de sangre se hace cada vez menor, motivo por el cual comienzan a aparecer los síntomas.
La enfermedad coronaria es la mayor causa de muerte en los países desarrollados y esto implica un alto costo económico y social. La causa de la enfermedad es la acumulación de colesterol en el interior de las arterias coronarias, lo que se llama arterioesclerosis. Esto va disminuyendo la luz de la arteria y el pasaje de sangre se hace cada vez menor, motivo por el cual comienzan a aparecer los síntomas.
La cirugía de bypass coronario es una técnica que se utiliza desde hace más de 40 años, ampliamente difundida y practicada para el tratamiento de la enfermedad coronaria. Tiene sus indicaciones precisas y su médico podrá detallarlas. Consiste en realizar un puente o bypass de la zona enferma por la arterosclerosis, con un injerto extraído del propio paciente, para asegurar al corazón un flujo de sangre adecuado.
Para los injertos se utilizan venas o arterias, las venas se extraen en su mayoría de los miembros inferiores y las arterias de la pared interna del tórax (arterias mamarias o torácicas internas), del antebrazo (arteria radial) o del abdomen (gastroepiploica). Este procedimiento puede ser realizado con la asistencia de la bomba de circulación extracorpórea (con CEC) o sin ella (sin CEC), dependiendo factores de la enfermedad coronaria y del propio paciente.
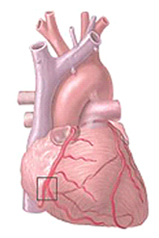 El uso de la circulación extracorpórea permite realizar la cirugía con el corazón detenido, ya que la “bomba” conectada al paciente es el dispositivo que mantiene sus funciones vitales estables (presión arterial, temperatura, oxigenación de la sangre) mientras transcurre la intervención. El número de bypass que se realizan por paciente depende del número de arterias enfermas por consiguiente el cirujano puede efectuar 1 o más bypass en un mismo paciente.
El uso de la circulación extracorpórea permite realizar la cirugía con el corazón detenido, ya que la “bomba” conectada al paciente es el dispositivo que mantiene sus funciones vitales estables (presión arterial, temperatura, oxigenación de la sangre) mientras transcurre la intervención. El número de bypass que se realizan por paciente depende del número de arterias enfermas por consiguiente el cirujano puede efectuar 1 o más bypass en un mismo paciente.
Al igual que para otro tipo de cirugía, éstas pueden ser realizadas con incisiones a nivel del esternón o en algunos casos dependiendo del número de vasos enfermos, con incisiones pequeñas (mini-toracotomía).
- arteria mamaria interna derecha.
- bypass con arteria mamaria interna izquierda pediculada.
- bypass con arteria radial.
- bypass con arteria mamaria interna en injerto libre.
- bypass con vena safena.
CIRUGÍA CORONARIA SIN CIRCULACIÓN EXTRACORPÓREA
La revascularización miocárdica sin circulación extracor-pórea (sin CEC) es una estrategia quirúrgica que ha sido usada desde el comienzo de la cirugía coronaria. Para ella se realiza la intervención con el corazón latiendo, dependiendo el paciente de éste para mantener sus funciones vitales, sin ayuda de la “bomba” de circulación extracorpórea.
El desarrollo tecnológico, con la introducción de los “estabi-lizadores epicárdicos”, dispositivos que nos permiten exponer e inmovilizar la arteria coronaria en el sector en que debe recibir el injerto, ha posibilitado la realización de meticulosas suturas arte-riales con la misma precisión de la cirugía con CEC y el corazón detenido.
La cirugía sin CEC intenta disminuir una gran parte de la morbilidad quirúrgica que podría produrcise con la “bomba” como son la respuesta inflamatoria sistémica, las alteraciones de la función pulmonar, alteraciones de la coagulación con mayor necesidad de transfusiones, daño neurológico y renal y arritmias cardíacas postoperatorias.
La cirugía con CEC necesariamente obliga a manipular la aorta torácica ya que debemos pinzarla, para detener el corazón y conectar el resto de la circulación a la “bomba”. Poder prescindir de pinzar la aorta ascendente, conlleva una reducción añadida de las complicaciones neurológicas.
Si a esto último le sumamos la posibilidad de realizar la cirugía coronaria con injertos exclusivamente arteriales, nos aseguramos definitivamente no tocar la aorta ascendente con los beneficios mencionados.
Para nosotros, los beneficios de la no utilización de la CEC son claros y definitivos en la decisión de la estrategia quirúrgica. Diversos trabajos confirman una dismunución de todas las complicaciones descritas.
CIRUGIA CARDIACA SIMULTANEA CON CIRUGIA CAROTIDEA
El stroke o accidente cerebrovascular perioperatorio es una complicación devastadora de la cirugía cardíaca, tanto para el paciente y su familia como para el Servicio asistencial.
Incrementa la mortalidad y las complicaciones respiratorias, retrasando la reinserción social y/o laboral del paciente.
Afortunadamente en la actualidad su incidencia es muy baja, la misma ha disminuido en los últimos años gracias al empleo de técnicas quirúrgicas depuradas tendientes a minimizar su ocurrencia, así como a un excelente manejo anestésico y de los cuidados en la unidad de terapia intensiva.
Aún así, pueden ocurrir en determinados pacientes que presentan factores patológicos que los favorecen (patología de la pared de la aorta ascendente, émbolos intracardíacos, enfermedad cerebrovascular intra o extracraneal, así como inestabilidad hemodinámica circunstancial).
 El predictor más importante de la ocurrencia de stroke es el antecedente del paciente de enfermedad cerebrovascular, lo que denota la existencia de condiciones patológicas en el sistema cerebrovascular, ó estenosis carotídea uni o bilateral.
El predictor más importante de la ocurrencia de stroke es el antecedente del paciente de enfermedad cerebrovascular, lo que denota la existencia de condiciones patológicas en el sistema cerebrovascular, ó estenosis carotídea uni o bilateral.
Se utiliza como método para detectar si existe estenosis (obstrucción) de las arterias carótidas, el eco-doppler arterial de los vasos del cuello.
El mismo permite evaluar y cuantificar eventuales estenosis, y se realiza como parte de la evaluación preoperatoria cuando está indicado.
En ocasiones se requiere además la realización de arteriografía de los vasos del cuello (angio TAC) para definir situaciones anatómicamente complejas.
Si se detecta la presencia de estenosis carotídea significativa (esto es, que incrementa el riesgo de stroke perioperatorio), es posible que sea necesario para minimizar el riesgo de stroke la realización de una cirugía combinada (es decir, intervenir quirúrgicamente la arteria carótida lesionada en el mismo acto que la cirugía cardíaca).
Así, actúan en conjunto los equipos de cirugía vascular y de cirugía cardíaca.
Esta táctica, asociada a técnicas quirúrgicas que minimizan la manipulación de la aorta (cirugía sin circulación extracorpórea, cirugía coronaria utilizando injertos arteriales en “Y” sin manipular la aorta), ha permitido disminuír significativamente la ocurrencia de esta complicación.
